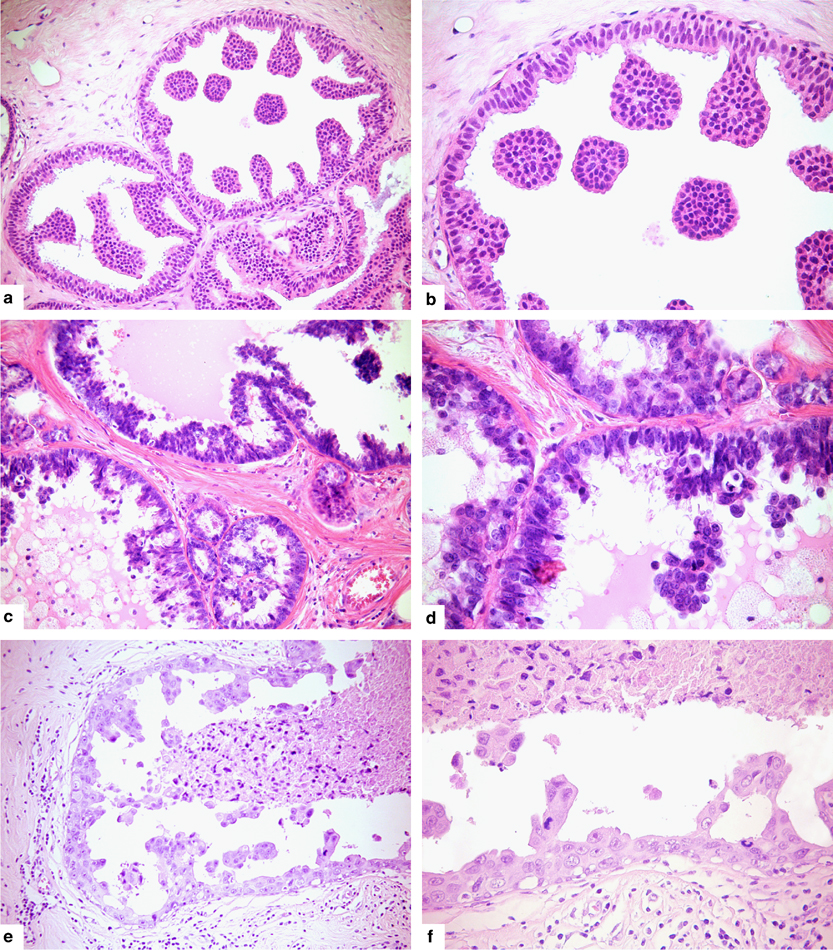
Il DCIS è un cancro al seno non invasivo allo stadio 0 che inizia nei dotti. In situ significa nella sua sede di sua insorgenza. La condizione è non invasiva perché non è diffusa oltre i dotti in altri tessuti sani. Il DCIS non è pericoloso per la vita, ma le persone a cui è stata diagnosticata la condizione hanno un rischio superiore alla media di sviluppare un cancro al seno invasivo nel corso della vita. Secondo l’American Cancer Society, circa il 20% dei nuovi tumori al seno sono DCIS. Ci sono tre gradi di DCIS: Le cellule di basso grado o di grado I sembrano solo un po’ diverse dalle cellule sane e crescono lentamente. Il DCIS di basso grado ha meno probabilità di ricorrenza rispetto al DCIS di grado moderato o alto. Le cellule di grado moderato o di grado II (chiamate anche di grado intermedio) crescono più velocemente. Il DCIS di livello moderato ha maggiori probabilità di ricorrenza rispetto al DCIS di basso grado, ma ha meno probabilità rispetto al DCIS di alto grado. Le cellule di alto grado o di grado III sembrano molto diverse dalle cellule mammarie sane e tendono a crescere più velocemente. High-grade può anche essere descritto come come comedo o necrosi comedo, il che significa che ci sono aree di cellule tumorali necrotizzate all’interno del DCIS. I trattamenti standard per il CISD sono: lumpectomia seguita da radioterapia lumpectomia da sola, se il DCIS è molto piccolo e di basso grado mastectomia, se il DCIS è grande o ci sia multifocalità o multicentricità; terapia ormonale, se il DCIS è ormono-positivo
Alcuni medici hanno proposto di togliere la parola “carcinoma” dalla diagnosi carcinoma duttale in situ e hanno suggerito una formulazione alternativa, come “lesioni indolenti di origine epiteliale (IDLE)”.
“È stato suggerito che l’uso del carcinoma (se non sia un DCIS una condizione non invasiva) può contribuire alle preoccupazioni e all’ansia sperimentate dopo una diagnosi di DCIS”, commentano Rosenburg e colleghi.
In effetti, alcuni studi hanno dimostrato che quando la parola “cancro” non è stata usata per descrivere il DCIS, le donne avevano maggiori probabilità di optare per una gestione non chirurgica rispetto a quando è stata usata la parola “cancro”, come precedentemente riportato da Medscape Medical News.
“È difficile sapere se la sola modifica della nomenclatura avrà un impatto sul modo in cui il DCIS viene percepito”, ha detto Rosenberg a Medscape Medical News in un’e-mail.
“Data l’eterogeneità del DCIS, le decisioni sulla [sua] gestione dovrebbero essere prese in collaborazione con le pazienti considerando i fattori che possono influire sulla prognosi”.
Allo stesso tempo, Rosenberg ha ritenuto che non si trattasse solo di fornire ai pazienti più informazioni, ma piuttosto di fornire strumenti migliori per aiutare a comunicare informazioni ai pazienti. “Strumenti come gli ausili decisionali possono spesso essere utili in questo contesto e fornire ai pazienti informazioni equilibrate sui danni e sui benefici delle diverse opzioni di gestione”, ha osservato.
C’è stata molta discussione sul fatto che queste lesioni non invasive siano sovratrattate. Ci sono state anche proposte di rinviare il trattamento immediato per il DCIS e invece seguire queste lesioni con sorveglianza attiva o “attesa vigile”, come si fa nei casi di cancro alla prostata a basso rischio.
Molte risposte si sono concentrate sulle conseguenze negative a breve e lungo termine del trattamento, tra cui la perdita di un seno, capezzoli, seni irregolari, cicatrici e deturpazione. “Le emozioni andavano dalla depressione grave e dai pensieri suicidi a livelli più bassi di angoscia, paure, dubbi, ansia, imbarazzo… e un riconoscimento generale di un peso emotivo generale”.
L’indagine ha anche rivelato molteplici preoccupazioni sul rischio di recidiva del cancro. Ad esempio, alcuni intervistati hanno espresso preoccupazione per lo sviluppo di un cancro nel seno controlaterale. Altri avevano paura di sviluppare un cancro più aggressivo o più dannoso, mentre altri ancora esprimevano paura che il cancro si diffondesse ad altre parti del corpo.
Confusione condivisa dai medici
In questo sondaggio, l’incertezza tra i pazienti sul fatto che il DCIS sia un cancro è “forse non sorprendente”, dato che anche i medici sembrano condividere parte di questa incertezza, commentano Bethany Anderson, MD, University of Wisconsin School of Medicine and Public Health, Madison, Wisconsin, e Julia White, MD, Ohio State University, Columbus, Ohio, in un editoriale di accompagnamento.
L’incertezza tra i pazienti sul fatto che il DCIS sia un cancro è “forse non sorprendente”, dato che anche i medici sembrano condividere parte di questa incertezza. L’attuale trattamento per il DCIS è simile a quello per il cancro al seno invasivo, che di solito include una combinazione di chirurgia, radioterapia e/o terapia endocrina. Alcuni hanno proposto di togliere la parola “carcinoma” dalla diagnosi e hanno suggerito una formulazione alternativa, come “lesioni insolenti di origine epiteliale (IDLE)”.
Allo stesso tempo, Rosenberg ha ritenuto che non si trattasse solo di fornire ai pazienti più informazioni, ma piuttosto di dotare di strumenti migliori per aiutare a comunicare informazioni ai pazienti. “Strumenti come gli ausili decisionali possono spesso essere utili in questo contesto e fornire ai pazienti informazioni equilibrate sui danni e sui benefici delle diverse opzioni di gestione”, ha osservato.
Queste lesioni non invasive non dovrebbero essere sovratrattate. Ci sono state anche proposte di rinviare il trattamento immediato per il DCIS e invece seguire queste lesioni con sorveglianza attiva o “attesa vigile”, come si fa nei casi di cancro alla prostata a basso rischio.
Molte risposte si sono concentrate sulle conseguenze negative a breve e lungo termine del trattamento, tra cui la perdita di un seno, capezzoli, seni irregolari, cicatrici e deturpazione. “Le emozioni andavano dalla depressione grave e dai pensieri suicidi a livelli più bassi di angoscia, paure, dubbi, ansia, imbarazzo… e un riconoscimento generale di un peso emotivo generale”.
L’indagine ha anche rivelato molteplici preoccupazioni sul rischio di recidiva del cancro. Ad esempio, alcuni intervistati hanno espresso preoccupazione per lo sviluppo di un cancro nel seno controlaterale. Altri avevano paura di sviluppare un cancro più aggressivo o più dannoso, mentre altri ancora esprimevano paura che il cancro si diffondesse ad altre parti del corpo.
“Ogni anno negli Stati Uniti, a quasi 50.000 donne viene diagnosticato un carcinoma duttale in situ (DCIS), una condizione mammaria non invasiva che ha poco potenziale di diffondersi oltre il seno”, commenta l’autrice principale Shoshana Rosenberg, ScD, MPH, Weill Cornell Medicine, New York e colleghi.
Sebbene vi sia una sostanziale eterogeneità tra le lesioni DCIS, le stime attuali sono che solo il 20-30% dei casi di DCIS avanzerà verso il cancro invasivo nel corso della vita.
Eppure l’attuale trattamento per il DCIS è simile a quello per il carcinoma al seno invasivo, che di solito include una combinazione di chirurgia, radioterapia e/o terapia endocrina. Le risposte nel sondaggio mostrano che le donne si preoccupano se hanno avuto abbastanza o troppo trattamento. L’indagine mostra che “i partecipanti con una storia di DCIS hanno riportato confusione e preoccupazione per la diagnosi e il trattamento che hanno causato preoccupazione e incertezza significativa”, concludono gli autori.
È il carcinoma o no? Molte delle risposte “riflettevano l’incertezza sul fatto che il DCIS fosse cancro o meno”, riferiscono Rosenberg e colleghi.
C’è stato un certo dibattito su questo tra gli esperti. Alcuni hanno proposto di togliere la parola “carcinoma” dalla diagnosi e hanno suggerito una formulazione alternativa, come “lesioni indolenti di origine epiteliale (IDLE)”.
“È stato suggerito che l’uso della parola carcinoma (nonostante il DCIS sia una condizione non invasiva) possa contribuire alle preoccupazioni e all’ansia sperimentate dopo una diagnosi di DCIS”, commentano Rosenburg e colleghi.
In effetti, alcuni studi hanno dimostrato che quando la parola “cancro” non era usata per descrivere DCIS, le donne avevano maggiori probabilità di optare per la gestione non chirurgica rispetto a quando veniva usata la parola “cancro”, come precedentemente riportato da Medscape Medical News.
“È difficile sapere se cambiare la nomenclatura da sola avrà un impatto sul modo in cui viene percepito il DCIS”, ha detto Rosenberg a Medscape Medical News in una e-mail.
“Data l’eterogeneità del DCIS, le decisioni sulla [sua] gestione dovrebbero essere prese in collaborazione con i fornitori e [considerando] i fattori che possono avere un impatto sulla prognosi”, ha aggiunto.
Allo stesso tempo, Rosenberg ha ritenuto che non si trattasse solo di fornire ai pazienti maggiori informazioni, ma piuttosto di fornire strumenti migliori per aiutare a comunicare informazioni ai pazienti. “Strumenti come gli ausili decisionali possono spesso essere utili in questo contesto e fornire ai pazienti informazioni equilibrate sui danni e sui benefici delle diverse opzioni di gestione”, ha osservato.”E penso che questo approccio possa aiutare con l’incertezza che molti pazienti sperimentano [sulla loro diagnosi DCIS] e supportare meglio i pazienti quando stanno prendendo in considerazione le opzioni di trattamento”, ha sottolineato Rosenberg.
Indagine basata sul web. Il sondaggio era basato sul web e ha coinvolto 1832 intervistati a cui era stato diagnosticato il DCIS. L’età media alla diagnosi era di 60 anni e il 90% degli intervistati era bianco. Il tempo mediano dalla diagnosi al completamento dell’indagine è stato di 6 anni.
Oltre a riflettere l’incertezza sul fatto che il DCIS fosse un cancro o meno, alcuni intervistati ritenevano che il loro medico avesse ridotto al minimo la diagnosi o non fosse riuscito a riconoscerne l’impatto sulla loro vita. Altri hanno espresso preoccupazione sul fatto che il DCIS possa essere o meno un precursore del “cancro in piena regola” nel tempo.
Inoltre, le preoccupazioni erano spesso legate alle incertezze e alle difficoltà nella scelta delle opzioni di trattamento. Alcuni intervistati hanno espresso rammarico per le decisioni di trattamento molto tempo dopo averne passate.
Molti intervistati si sono chiesti se il livello di trattamento scelto fosse appropriato: sono stati trattati in modo eccessivo o avevano fatto abbastanza?
Insieme al dibattito sul cambiamento del nome del DCIS, si è discusso molto sul fatto che queste lesioni non invasive vengano trattate eccessivamente. Ci sono state anche proposte per posticipare il trattamento immediato per il DCIS e invece seguire queste lesioni con sorveglianza attiva o “attesa vigile”, come si fa nei casi di cancro alla prostata a basso rischio.
Ma gli autori riferiscono che tra le donne a cui è stato diagnosticato il DCIS, le “prospettive riguardanti l’attesa vigile” come strategia erano miste”.
Da un lato, gli intervistati hanno espresso dubbi e confusione sul fatto che un approccio di guardia e attesa fosse adeguato. Altri hanno indicato che volevano abbracciare una tale strategia, ma che i loro fornitori l’avevano scoraggiata. Un piccolo numero di intervistati ha rifiutato il trattamento DCIS standard e un numero altrettanto piccolo di partecipanti si è chiesto se avrebbero scelto un’attesa vigile ora se avessero dovuto prendere le stesse decisioni sul trattamento.
Molte risposte si sono concentrate sulle conseguenze negative a breve e lungo termine del trattamento, tra cui la perdita di seno, capezzoli, seni irregolari, cicatrici e deturpazione. “Le emozioni andavano da una grave depressione e pensieri suicidi a livelli più bassi di angoscia, paure, dubbi, ansia, imbarazzo… e un riconoscimento generale di un carico emotivo complessivo”, elaborano gli autori.
L’indagine ha anche rivelato molteplici preoccupazioni sul rischio di recidiva del cancro. Ad esempio, alcuni intervistati hanno espresso preoccupazione per lo sviluppo del cancro nel seno controlaterale. Altri temevano di sviluppare un cancro più aggressivo o più dannoso, mentre altri ancora esprimevano paura che il cancro si diffondesse ad altre parti del corpo.
Confusione condivisa dai medici.In questo sondaggio, l’incertezza tra i pazienti sul fatto che il DCIS sia un cancro è “forse non sorprendente”, dato che anche i medici sembrano condividere parte di questa incertezza, commenta Bethany Anderson, MD, University of Wisconsin School of Medicine and Public Health, Madison, Wisconsin, e Julia White, MD, Ohio State University, Columbus, Ohio, in un editoriale di accompagnamento.
Citano uno studio su medici coinvolti nella cura delle donne con DCIS basato su interviste telefoniche dettagliate, che hanno scoperto che molti usavano una terminologia contrastante. Ad esempio, un oncologo delle radiazioni ha riferito di non essere d’accordo con la descrizione del chirurgo mammario del DCIS come “pre-cancro” e ha trascorso del tempo a “chiarire che si tratta di cancro al seno, ma è molto presto”.
Inoltre, gli editorialisti sottolineano che questo sondaggio aveva uno scopo specifico: i ricercatori hanno cercato di comprendere gli aspetti negativi dell’esperienza del paziente in un gruppo di donne che hanno ricevuto in gran parte un trattamento DCIS standard in modo da informare meglio una futura sperimentazione clinica di sorveglianza attiva. Sottolineano che è stata posta solo una domanda neutrale e gli autori non hanno chiesto aspetti del viaggio DCIS che sono andati bene.
Tuttavia, il sondaggio offre informazioni sull’esperienza delle donne con DCIS e dovrebbe aiutare a provocare una comunicazione più empatica tra i fornitori e i loro pazienti, commentano gli editorialisti.
“Va notato… che molte donne con DCIS sono altrimenti abbastanza sane e qualsiasi grado di rischio di cancro al seno appena introdotto può essere comprensibilmente preoccupante”, sottolineano.
“Quindi, la missione dei fornitori potrebbe non essere quella di eliminare la preoccupazione, ma piuttosto di educare meglio le donne sul loro effettivo rischio di cancro, impegnarsi in un processo decisionale condiviso per quanto riguarda le opzioni di trattamento e fornire ulteriore supporto emotivo”, aggiungono. Non Sempre BenignoGli editorialisti aggiungono anche una nota che fa riflettere: mentre il potenziale sovratrattamento viene sempre più discusso, “la diagnosi di DCIS non sempre preannuncia un esito benigno”.
Citano una recente analisi che ha rilevato che il rischio di morire di cancro al seno era tre volte più alto per le donne con DCIS rispetto alle donne libere dal cancro. Questo rischio era particolarmente notevole nelle donne di età inferiore ai 40 anni (un aumento di 12 volte) e nelle donne nere (un aumento di 7,5 volte), osservano.
Circa il 15% dei tumori al seno rilevati dallo screening nelle donne di età compresa tra 50 e 74 anni non avrebbe causato sintomi o segni nella vita di una donna. Meno di quanto si pensasse in precedenza.
L’identificazione di tali tumori allo screening è considerata sovradiagnosi.
“Sappiamo da tempo che le stime più importanti della sovradiagnosi del cancro al seno negli Stati Uniti sono state gonfiate”, ha affermato il dott. Ruth Etzioni del Fred Hutchinson Cancer Research Center di Seattle ha detto a Reuters Health via e-mail. “Mentre i nostri risultati confermano che la sovradiagnosi del cancro al seno è reale, rassicurano anche che non è così allarmante o frequente come hanno suggerito gli studi più importanti”.
Autore principale Dr. Anche Marc Ryser della Duke University di Durham ha commentato via e-mail. “Mentre la mammografia ha dimostrato in studi randomizzati di essere efficace nel ridurre il rischio di morire di cancro al seno, il problema della sovradiagnosi ha creato confusione per molte donne sul valore dello screening del cancro al seno”.
“Ora che abbiamo un numero più affidabile per il rischio di sovradiagnosi”, ha detto, “speriamo che renderà molto più facili le conversazioni tra medici e pazienti su benefici e danni durante lo screening per il cancro al seno”.
“In questo studio non siamo stati in grado di discernere la percentuale sovradiagnosticata tra tumori al seno in situ e invasivi”, ha aggiunto “Ma altri studi che noi e i nostri coautori abbiamo pubblicato mostrano che, biologicamente, i tumori in situ hanno meno probabilità di progredire e questo li renderebbe più propensi a essere sovradiagnosticati”.
Come riportato negli Annals of Internal Medicine, i dottori Etzioni, Ryser e colleghi hanno analizzato i dati delle strutture del Breast Cancer Surveillance Consortium (BCSC) dal 2000-2018 per stimare il tasso di sovradiagnosi del cancro al seno nella pratica mammografica contemporanea. La coorte comprendeva quasi 36.000 donne, 82.677 mammografie e 718 diagnosi di cancro al seno.
Tra le donne il 64,4% erano bianche, il 19,0% asiatiche e il 12,1% nere. Tra le donne di etnia nota, l’11,0% si è identificato come ispanico.
L’età media al primo screening era di 56 anni, con un picco locale a 65 anni, corrispondente all’età iniziale dell’ammissibilità Medicare. Ogni donna ha ricevuto in media 2,3 test di screening.
Gli autori hanno utilizzato i dati sull’incidenza del cancro sullo schermo e sull’intervallo per stimare la latenza sottostante e la frazione del cancro indolente. Hanno quindi usato queste stime insieme alle tabelle di vita sul rischio di morte per cause diverse dal cancro al seno per prevedere l’entità della sovradiagnosi.
Tra tutti i casi preclinici, il 4,5% è stato stimato non progressivo. In un programma di screening biennale dai 50 ai 74 anni, si stima che il 15,4% dei casi di cancro rilevati dallo schermo sia sovradiagnosticato, con il 6,1% dovuto alla rilevazione di un cancro preclinico indolente e il 9,3% a causa della rilevazione di un cancro preclinico progressivo nelle donne che sarebbero morte per una causa non correlata prima della diagnosi clinica.
Gli autori osservano che poiché le donne con un primo schermo mammografico al di fuori del BCSC sono state escluse, i numeri erano troppo bassi per produrre modelli che spiegavano le caratteristiche del paziente come razza, etnia e densità del seno, o sottotipi di tumore istologico o molecolare.
Riassumendo, affermano: “Sulla base di un autorevole set di dati sulla popolazione degli Stati Uniti, l’analisi ha previsto che tra le donne sottoposte a screening biennale di età compresa tra 50 e 74 anni, circa 1 caso su 7 di cancro rilevato viene sovradiagnosticato”.
Dr. Katrina Armstrong del Massachusetts General Hospital di Boston, coautrice di un editoriale correlato, ha commentato via e-mail a Reuters Health: “Il tasso di sovradiagnosi è inferiore a quello riscontrato in studi recenti e dovrebbe essere rassicurante per le donne che considerano lo screening mammografico”.
“Tuttavia”, ha detto, “l’onere della sovradiagnosi a livello di popolazione è grande, dato il numero di donne sottoposte a screening ogni anno, e si dovrebbe fare di più per ridurre tale rischio facendo strumenti di screening migliori, modi migliori per prevedere quali tumori progrediranno e approcci migliori all’attuazione della prevenzione primaria”.
“Mentre la sovradiagnosi riceve molta attenzione nello screening del cancro, è anche un problema importante per altre malattie in cui usiamo i test di screening nelle cure primarie, come il diabete, ed è spesso trascurata nell’entusiasmo per i programmi di rilevamento precoce”, ha aggiunto. “Trovare una malattia che non avrebbe mai causato un problema non aiuta nessuno”.
Lo screening mammografico di popolazione per il cancro al seno ha portato a grandi aumenti nella diagnosi e nel trattamento del carcinoma duttale in situ (DCIS). La sorveglianza attiva è stata proposta come strategia di gestione per il DCIS a basso rischio per mitigare la potenziale sovradiagnosi e il sovratrattamento. Tuttavia, i medici e i pazienti rimangono riluttanti a scegliere la sorveglianza attiva, anche all’interno di un contesto di studio. La ricalibrazione della soglia diagnostica per il DCIS a basso rischio e/o l’uso di un’etichetta che non includa la parola “cancro” potrebbe incoraggiare l’adozione della sorveglianza attiva e di altre opzioni di trattamento conservative. Abbiamo mirato a identificare e raccogliere le prove epidemiologiche pertinenti per informare ulteriori discussioni su queste idee.
Metodi: abbiamo cercato i database PubMed ed EMBASE per studi DCIS a basso rischio in quattro categorie: (1) storia naturale; (2) cancro subclinico trovato all’autopsia; (3) riproducibilità diagnostica (due o più interpretazioni del patologi in un unico momento); e (4) deriva diagnostica (due o più interpretazioni del patologiche in diversi punti temporali). Laddove abbiamo identificato una revisione sistematica preesistente, la ricerca è stata limitata agli studi pubblicati dopo il periodo di inclusione della revisione. Due autori hanno esaminato i record, estratto i dati ed eseguito la valutazione del rischio di bias. Abbiamo intrapreso una sintesi narrativa delle prove incluse all’interno di ogni categoria.
Risultati: Storia naturale (n = 11): sono state incluse una revisione sistematica e nove studi primari, ma solo cinque hanno fornito prove sulla prognosi delle donne con DCIS a basso rischio. Questi studi hanno riferito che le donne con DCIS a basso rischio avevano esiti comparabili indipendentemente dal fatto che avessero o meno un intervento chirurgico. Il rischio di carcinoma mammario invasivo nelle pazienti con DCIS a basso rischio variava dal 6,5% (7,5 anni) al 10,8% (10 anni). Il rischio di morire di cancro al seno in pazienti con DCIS a basso rischio variava dall’1,2 al 2,2% (10 anni). Cancro subclinico all’autopsia (n = 1): una revisione sistematica di 13 studi ha stimato la prevalenza media del carcinoma mammario subclinico in situ all’8,9%. Riproducibilità diagnostica (n = 13): due revisioni sistematiche e 11 studi primari hanno trovato al massimo un accordo moderato nel differenziare il DCIS di basso grado da altre diagnosi. Deriva diagnostica: non sono stati trovati studi.
Conclusione: le prove epidemiologiche supportano la considerazione della rietichettatura e/o della ricalibrazione delle soglie diagnostiche per il DCIS a basso rischio. Tali modifiche diagnostiche richiederebbero un accordo sulla definizione di DCIS a basso rischio e una migliore riproducibilità diagnostica.
C’è una preoccupazione di lunga data tra gli oncologi che molte donne con carcinoma duttale in situ (DCIS), un potenziale precursore del cancro al seno invasivo, ricevano più trattamento di quello di cui hanno bisogno. Il potenziale di sovratrattamento ruota in gran parte attorno all’estensione della chirurgia e all’uso delle radiazioni.
Radioterapia… non sempre
cinoma duttale in situ è un carcinoma non invasivo ed è spesso trattato con BCS seguito da radioterapia, eventualmente seguito da terapia endocrina. BCS, noto anche come lumpectomia, mira a rimuovere il cancro al seno lasciando il più normale tessuto mammario possibile. Per quanto riguarda l’IBTR, la Society of Surgical Oncology-American Society for Radiation Oncology-American Society of Clinical OncologyConsensusGuideline on Margins for Breast-Conserving Surgery With Whole-Breast Irradiation in Ductal Carcinoma in Situ afferma:
- I margini positivi hanno un rischio doppio per l’IBTR
- I margini più ampi non diminuiscono significativamente l’IBTR rispetto ai margini di 2 mm
- I sottotipi biologici non richiedono margini più larghi delle marcature a inchiostro
- I tassi di IBTR sono abbassati con l’uso della terapia sistemica
Gli studi non hanno mostrato alcun beneficio di sopravvivenza rispetto alla mastectomia rispetto al BCS. Tuttavia, la timorectomia la BCS è associata a migliori risultati estetici, a un carico psicologico inferiore e a complicazioni postoperatorie ridotte
L’uso del test Oncotype DX Breast DCIS Score, un test di laboratorio che stima il rischio di recidiva DCIS, può aiutare a identificare i pazienti con DCIS a basso rischio che possono evitare in modo sicuro le radiazioni adiuvanti dopo l’intervento chirurgico, secondo una nuova ricerca (abstract GS03-01) presentata l’8 dicembre al San Antonio Breast Cancer Symposium 2023.
I ricercatori hanno scoperto che il punteggio Oncotype DX ha aiutato a identificare i pazienti che sono a basso e alto rischio di recidiva DCIS. Le pazienti a basso rischio che hanno saltato la radioterapia adiuvante dopo un intervento chirurgico di conservazione del seno hanno dimostrato tassi di recidiva simili a 5 anni rispetto ai pazienti ad alto rischio che hanno ricevuto radioterapia adiuvante.
Questo è il primo studio prospettico per valutare le decisioni sulle radiazioni tra i pazienti con DCIS.
L’autrice principale Seema Khan, MD, che ha presentato la ricerca, ha definito i risultati “rassicuranti”.
Per ridurre il rischio di recidiva DCIS o progressione al cancro al seno invasivo, la maggior parte delle pazienti con DCIS si sottopone a chirurgia conservativa del seno seguita da radioterapia adiuvante, ha spiegato Khan. Invece di un intervento chirurgico di conservazione del seno, circa 1 paziente su 4 opta per la mastectomia.
I risultati precedenti di questo studio hanno rivelato che la risonanza magnetica ha aiutato a identificare i pazienti che possono ricevere in sicurezza un intervento chirurgico di conservazione del seno invece della mastectomia
Lo studio ha incluso 171 pazienti con DCIS che hanno avuto ampie escissioni locali dopo che la risonanza magnetica ha confermato che potevano rinunciare a un intervento chirurgico più esteso.
I campioni chirurgici sono stati quindi inviati per il test per determinare il punteggio DCIS utilizzando il test 12-gene Oncotype DX.
Le donne che hanno ottenuto un punteggio inferiore a 39 punti sulla scala Oncotype DX a 100 punti sono state considerate a basso rischio di recidiva e sono state consigliate di saltare le radiazioni. Alle donne che hanno ottenuto un punteggio > 39 è stato consigliato di sottoporsi a radiazioni. Complessivamente, il 93% dei pazienti ha seguito le raccomandazioni sulle radiazioni: 75 su 82 pazienti (91,4%) considerati a basso rischio ha saltato la radioterapia adiuvante e 84 su 89 pazienti (94,4%) ritenuti ad alto rischio hanno avuto la radioterapia. Lo studio ha incluso 171 pazienti con DCIS che hanno avuto ampie escissioni locali dopo che la risonanza magnetica ha confermato che potevano rinunciare a un intervento chirurgico più esteso.
I campioni chirurgici sono stati quindi inviati per il test per determinare il punteggio DCIS utilizzando il test 12-gene Oncotype DX.
Le donne che hanno ottenuto un punteggio inferiore a 39 punti sulla scala Oncotype DX a 100 punti sono state considerate a basso rischio di recidiva e sono state consigliate di saltare le radiazioni. Alle donne che hanno ottenuto un punteggio > 39 è stato consigliato di sottoporsi a radiazioni. Complessivamente, il 93% dei pazienti ha seguito le raccomandazioni sulle radiazioni: 75 su 82 pazienti (91,4%) considerati a basso rischio ha saltato la radioterapia adiuvante e 84 su 89 pazienti (94,4%) ritenuti ad alto rischio hanno avuto la radioterapia.
A un follow-up mediano di 5 anni, il 5,1% (quattro su 82) dei pazienti a basso rischio ha avuto una recidiva contro il 4,5% (quattro su 89) dei pazienti a più alto rischio.
I tassi di recidiva tra i pazienti che hanno seguito le raccomandazioni sulle radiazioni hanno rispecchiato questi risultati complessivi: il 5,5% dei 75 pazienti con DCIS a basso rischio che hanno saltato la radioterapia ha sperimentato una recidiva della malattia rispetto al 4,8% degli 84 pazienti con DCIS ad alto rischio che hanno ricevuto la radioterapia.
L’età non sembrava avere un impatto sui risultati. Tra le 33 donne di età inferiore ai 50 anni, due hanno sperimentato una recidiva (4%), entrambe invasive. Uno si è verificato nel gruppo a basso rischio e l’altro nel gruppo a più alto rischio. Tra le 138 donne anziane, sei hanno avuto recidive, tre in ogni gruppo, e una recidiva in ciascuna era invasiva.
In breve, “le donne che hanno saltato le radiazioni in base a questo punteggio non hanno sperimentato un rischio eccessivo di” recidiva ipsilaterale in 5 anni, ha detto Khan.
Nel complesso, lo studio offre “forti prove” che il punteggio DCIS potrebbe aiutare a “prevenire un trattamento eccessivo per alcuni pazienti”, ha concluso, aggiungendo che saranno riportati i risultati di 10 anni.
I risultati dello studio PROSPECT forniscono prove convincenti che la risonanza magnetica preoperatoria di alta qualità e anche la CEM in combinazione con l’analisi postoperatoria delle caratteristiche patologiche può identificare un sottoinsieme sostanziale di donne con cancro al seno precoce localizzato che potrebbero tranquillamente saltare la radioterapia.
L’omissione della radioterapia dopo un intervento chirurgico di conservazione del seno in pazienti senza neoplasie occulte e patologia favorevole ha portato a un tasso di recidiva locale molto basso (1%) a 5 anni, ha riferito il ricercatore principale Gregory Bruce Mann, MBBS, PhD, del Royal Women’s Hospital, Melbourne, Australia, il 5 dicembre al San Antonio Breast Cancer Symposium (SABCS) 2023 (abstract PS02-03).
Inoltre, le donne che hanno saltato le radiazioni avevano una qualità di vita correlata alla salute superiore rispetto ai coetanei che hanno subito il trattamento e, inaspettatamente, la loro paura di recidiva del cancro è stata “drammaticamente ridotta”, ha detto Mann a Medscape Medical News.
L’ipotesi era che meno trattamento [avrebbe] portato a una maggiore paura della recidiva del cancro” perché i pazienti si sarebbero preoccupati di non aver ricevuto un trattamento standard, “ma i pazienti che hanno omesso la RT in realtà avevano meno paura della recidiva del cancro”, ha detto.
Ciò potrebbe essere attendo a percezioni positive sulla cura e la fiducia su misura, ha spiegato. “Se il paziente ha avuto l’impressione che il medico non fosse preoccupato per la recidiva, allora il paziente non era preoccupato. Se si fidavano di te e tu avessi quella relazione con il paziente, avevano meno probabilità di provare la paura di ripetersi”.
PROSPECT era uno studio prospettico e non randomizzato che valutava se la risonanza magnetica del seno 3-Tesla con contrasto bilaterale preoperatoria e la patologia tumorale postoperatoria potessero identificare i pazienti con malattia “veramente localizzata” che potrebbero saltare la radioterapia dopo un intervento chirurgico di conservazione del seno.
I ricercatori hanno ipotizzato che la radioterapia riduca il rischio di recidiva locale trattando la malattia sincrona occulta che non è stata identificata dalle tecniche di imaging convenzionali. L’esclusione di tale malattia occulta utilizzando la risonanza magnetica preoperatoria, in associazione con la patologia a basso rischio, potrebbe definire un gruppo di pazienti con cancro al seno precoce in cui le radiazioni possono essere omesse senza compromettere sostanzialmente i tassi di recidiva locali.
Le donne di età pari o superiore a 50 anni con cancro al seno cT1N0 non triplo-negativo erano idonee per lo studio. Tra 443 pazienti, la risonanza magnetica preoperatoria ha rilevato 61 lesioni occulte maligne separate dal cancro indice in 48 pazienti (11%) della coorte totale.
I pazienti con cancro apparentemente unifocale hanno subito un intervento chirurgico di conservazione del seno e, se pT1N0 o N1mi, non sono state sottoposte a radioterapia (gruppo 1: 201 donne). Il trattamento standard, compresa la radioterapia, è stato offerto agli altri (gruppo 2: 242 donne). Tutte le donne sono state raccomandate per la terapia sistemica. L’endpoint primario era il tasso di recidiva invasiva ipsilaterale a 5 anni, con follow-up che continua a 10 anni.
Con un follow-up mediano di 5,4 anni, il tasso di recidiva invasiva ipsilaterale nel gruppo 1 era estremamente basso – solo l’1,0% (IC 95% superiore, 5,4%) – con una recidiva locale a 4,5 anni e una seconda a 7,5 anni. Nel gruppo 2, anche la recidiva locale a 5 anni è stata bassa, all’1,7% (IC 95% superiore, 6,1%).
L’unico caso di metastasi a distanza nell’intera coorte era geneticamente distinto dal cancro indice.
Omettere la radioterapia ha portato a una migliore qualità della vita correlata alla salute e a risultati funzionali e estetici, e le donne hanno considerato il non avere le radiazioni come un trattamento altamente accettabile e appropriato, non un sottotrattamento.
L’omissione delle radiazioni non è stata associata a una qualità della vita avversa correlata alla salute o all’aumento della paura della recidiva, e c’è stato anche un “basso rimpianto decisionale” nelle donne che non hanno ricevuto radiazioni, ha detto Gerber, che non è stato coinvolto nello studio.
Scrivendo in un commento per The Lancet, Lior Z. Braunstein, MD, con il Memorial Sloan Kettering Cancer Center di New York, afferma che nel complesso, PROSPECT e studi comparabili di omissione della radioterapia, “piuttosto che impostare una pratica clinica uniforme, consentiranno ai pazienti di delineare la loro tolleranza al rischio individuale e le loro preferenze personali”.
Osserva, tuttavia, che “l’uso della risonanza magnetica preoperatoria tra i pazienti a basso rischio rimane in qualche modo controverso. In effetti, l’intervento di risonanza magnetica in PROSPECT non è stato del tutto benigno, provocando quasi 200 biopsie e cinque delle nove mastectomie osservate”.
Braunstein conclude che con numerosi approcci alla profilazione del rischio, “i pazienti informati potrebbero scegliere molto ragionevolmente percorsi diversi. In effetti, è proprio questo approccio individualizzato alla gestione del cancro al seno che è stato a lungo la promessa della medicina personalizzata – PROSPECT aggiunge lodevolmente a questa tradizione”.