Il tumore della mammella è la neoplasia di gran lunga più frequentemente diagnosticata, rappresentando circa il 29% di tutte le diagnosi oncologiche nelle donne. Il rischio di avere una diagnosi di tumore alla mammella nel corso della vita è pari a una donna ogni otto. Si stima che nel nostro Paese ogni anno siano diagnosticati oltre 50.000 casi. L’incidenza presenta alcune differenze tra aree geografiche con livelli maggiori nelle aree centro-settentrionali e inferiori nel Meridione. È la principale causa di mortalità oncologica e rappresenta il 17% di tutti i decessi per cancro tra le donne italiane. Il tumore della mammella mostra livelli di sopravvivenza elevati, intorno all’85% a 5 anni dalla diagnosi. Le più recenti stime Airtum indicano che in Italia 522.235 donne hanno avuto, nel corso della vita, una diagnosi di tumore della mammella.
Svilupperanno un tumore al seno
– Una donna ogni 3.700 entro i 30 anni
– Una ogni 200 prima dei 40 anni
– Una ogni 50 entro i 50 anni
– Una ogni 24 entro i 60 anni
– Una ogni 15 entro 70 anni di età
– Una donna su 9 nel corso della vita
Molti tendono ad identificare le discipline mediche con la tecnologia più appariscenti e un po’ spettacolari, un atteggiamento che esorcizza la paura della malattia e della morte con il miraggio dell’infallibilità e dell’immortalità. Nelle procedure sanitarie, specie in quelle che utilizzano esami ad alto contenuto tecnologico si dà per scontato la sicurezza diagnostica e l’assenza di errori. Ma gli errori verificandosi vengano considerati insuccessi e quindi colpe. Per ridurre il cancro di intervallo potrebbe essere praticata la mammografia annualmente e no ogni due anni. Questa opzione però, non è compatibile economicamente con l’attuale capacità di offerta del Servizio Sanitario Nazionale. Riteniamo che molto sia stato fatto in Italia nella diffusione dello screening ma tanto deve essere ancora fatto nella senologia diagnostica; ci auguriamo che investire in prevenzione secondaria significhi essere vicini alle donne per garantire il maggior benessere possibile al maggiore numero di donne possibile. Allo stato attuale lo screening non prevede nulla per le donne escluse dal programma nazionale e ancor meno per le donne sintomatiche. costrette a lunghe liste d’attesa.
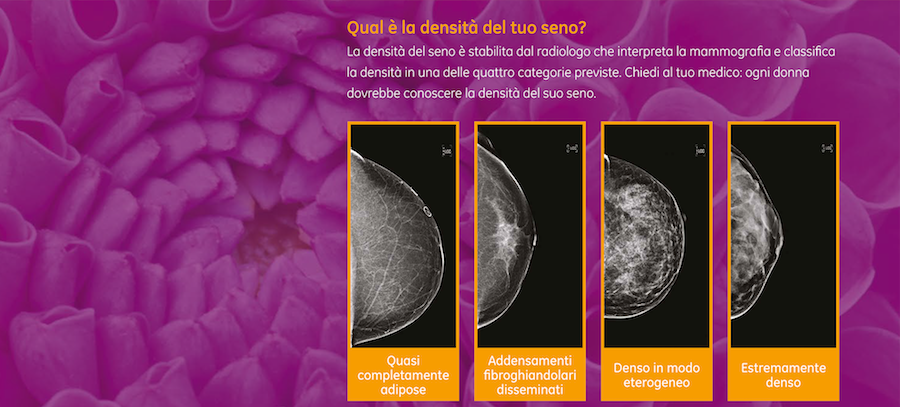
Il tasso di carcinomi non evidenziabili dalla mammografia è strettamente legato alla densità del seno, quindi la sensibilità dell’esame mammografico ha dei notevoli limiti nei casi di mammelle radiopache. Il ministero stima che in Italia i cancri di intervallo siano circa 2000 l’anno; il 30% se la mammografia è annuale, 50% se la mammografia come da screening é biennale.
Poiché è dimostrato che l’aggiunta dell’ecografia alla Mx aumenta la sensibilità è stato proposto di utilizzare i due test contestualmente nel seno denso. Anche questa soluzione non è ritenuta sostenibile, nonostante possa ridursi del 20% il cancro di intervallo. Innanzitutto il tempo che un medico impiega per fare un’ecografia è dieci volte superiore a quello che impiega per leggere una mammografie. Inoltre l’ecografia può incrementare i test diagnostici su donne che poi risultano sane(falsi positivi).I cancri di intervallo non sono eliminabili; nel 60% non risultano visibili alla mammografia, circa il 20% presentano solo segni minimi di sospetto( quelli col senno di poi)e meno del 20% possono essere definiti errori di screening.
Ovviamente non basta incrementare gli screening e l’adesione della popolazione ma serve anche incentivare l’accesso spontaneo alla prevenzione secondaria del tumore al seno nelle fasce d’età non previste e coperte dallo screening estendendo le strutture diagnostiche nelle zone più carenti e favorendo l’accesso ai servizi alle donne sintomatiche. La tempestività e la qualità dell’approfondimento diagnostico rappresentano momenti essenziali per la riduzione della mortalità del carcinoma mammario e per il successo terapeutico.
La situazione diagnostica attuale di molti centri di patologia mammaria è inaccettabile. Le donne con problemi di nodulo mammario sono costrette a recarsi in servizi ambulatoriali diversi, con medici diversi e spesso fuori regione, ciò determina ritardi, errori diagnostici, ansia e costi superflui.
C’è da rimarcare poi il possibile svantaggio derivante dai falsi positivi, lesioni diagnosticate si precocemente ma benigne che determinano biopsie inutili, ansie, sovradiagnosi e sovratrattamento.
Con una maggiore coordinazione e con standard adeguati di diagnosi potrebbero essere minimizzate le biopsie non necessarie, i falsi negativi, il numero di recidive e gli interventi mutilanti.
Nelle realtà regionali poi, non vi sono adeguati supporti all’umanizzazione del percorso diagnostico e non si pone sufficiente attenzione agli aspetti delle comunicazioni ed al mantenimento di figure sanitarie di riferimento anche in campo diagnostico, terapeutico e riabilitativo.
UNITA’ FUNZIONALE DI SENOLOGIA DIAGNOSTICA
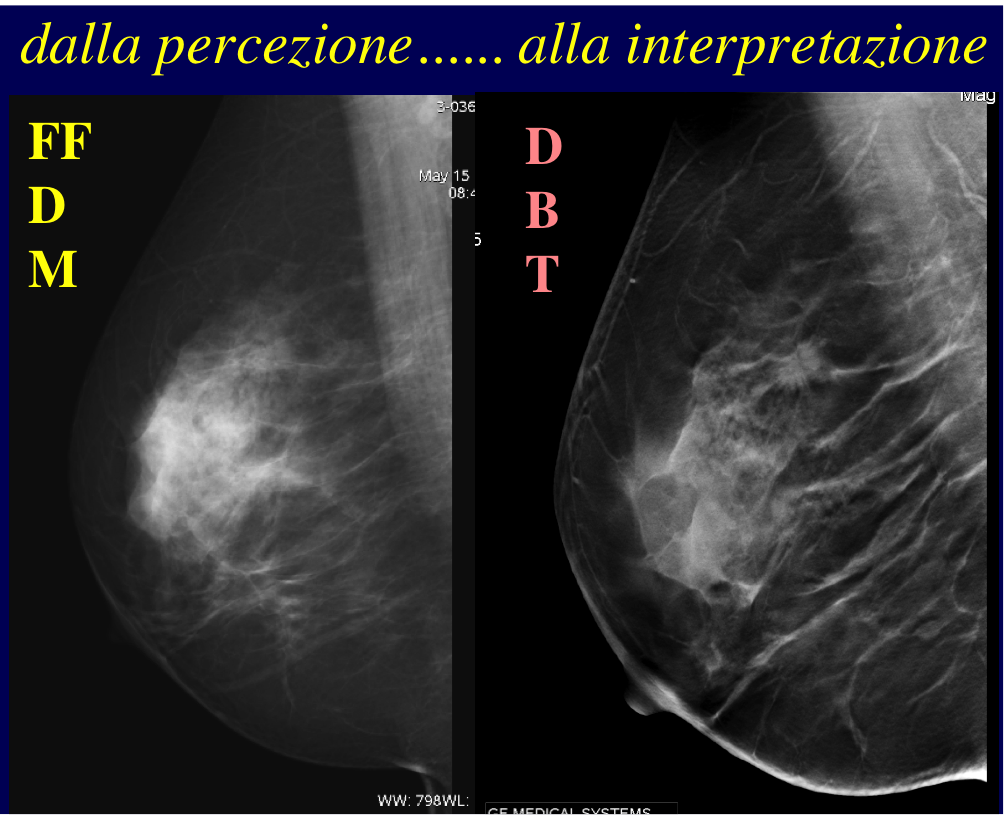
Il miglioramento della sensibilità diagnostica dovuto all’associazione visita-tomosintesi-ecotomografia ed il conseguente aumento della detection rate dovrebbero tradursi in una importante riduzione del tasso di cancro d’intervallo nel sottogruppo di donne con seno denso, vera criticità della diagnosi precoce: DENSITA’ DIVERSA SIGNIFICA APPROCCIO DIVERSO
APPROCCIO MULTIMODALE PER LA DIAGNOSI PRECOCE DEL TUMORE DELLA MAMMELLA : ONE TEAM, ONE DAY, ONE PLACE.
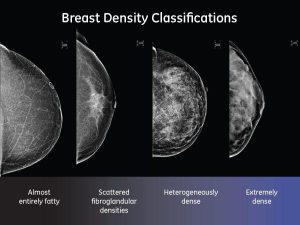
Esiste in ambito senologico una domanda di prevenzione e di prestazioni diagnostiche al di fuori delle fasce di età coinvolte dai programmi di screening regionali, le cui destinatarie sono solo donne della fascia di età 45/69 anni.
Le procedure e i percorsi di accesso ai servizi non sono comuni sul territorio nazionale hanno tempistiche diverse e standard variabili. Abbiamo equità d’accesso alle prestazioni? Certamente no. Se tutti ci metteremo impegno e passione saremo capaci di dare una spinta considerevole alla crescita della prevenzione nel nostro territorio in modo che la diagnosi precoce sia veramente efficace. Il percorso diagnostico
L’integrazione della mammografia con la visita senologica e l’ecografia appare giustificata perché si riducono gli errori di metodo e di interpretazione della mammografia e si favorisce il dialogo medico-paziente. Nessuno esame è perfetto anche l’ecografia la visita ed in certi casi selezionati la RM e la CESM sono utili. La CESM è una mammografia con la somministrazione del mezzo di contrasto (mdc) endovena, che permette, come in risonanza magnetica (RM), una valutazione contrastografica della mammella evidenziando le zone che captano il mdc, espressione di neoangiogenesi neoplastica.
Aumentando con l’ecografia l’accuratezza diagnostica si evita di richiamare le donne per approfondimenti così da evitare situazioni stressanti.
Per agire al meglio occorrono competenze ed apparecchiature assemblate in un’unica sede allo scopo di fornire livelli omogenei di diagnosi con elevata qualità delle prestazioni offerte senza dover ricorrere a strutture diverse che aumentano in loro ansia e preoccupazione protratta per più giorni ed evitando inoltre la migrazione sanitaria da regione a regione.
Tutti gli approfondimenti diagnostici dovrebbero essere eseguiti nella stessa struttura. In senologia il massimo di accuratezza diagnostica ed il minimo di errori si ottengono se l’esame clinico e tutti gli accertamenti strumentali (mammografia, ecografia ed agoaspirazione) vengono eseguiti contemporaneamente. E’ questo il modulo lavorativo più efficace, più umano e più gradito alle donne.
Serve un sistema ed una organizzazione di lavoro che metta a disposizione delle donne una rete di servizi di diagnosi precoce su base territoriale e non solo di screening che sia attenta alle loro esigenze accogliendo il peculiare contributo che ciascuno/a potrà portare. L’attività diagnostica deve essere pianificata ed avere come obiettivo non solo la qualità delle prestazioni offerte ma anche l’accessibilità e la copertura più estesa possibile della popolazione.
E’ necessario che l’attività diagnostica di senologia raggiunga e mantenga dei livelli (standard) qualitativi aumentando il più possibile la copertura della popolazione sia nei confronti delle donne a presentazione spontanea sia per quelle invitate.
Allo stato attuale sarebbe auspicabile sentire e coinvolgere le associazioni femminili che con azioni progettuali forti e movimenti di opinione possano modificare da subito l’approccio diagnostico al cancro del seno definendo modalità ed obiettivi dei programmi di diagnosi precoce.
L’Unità Funzionale di Senologia Diagnostica è uno spazio dedicato alla senologia, che concorre alla diagnosi della patologia maligna e benigna sia nelle donne asintomatiche sia nelle donne sintomatiche per sospetta malattia tumorale sia per donne che si rivolgono spontaneamente per prevenzione secondaria o per problemi legati a sintomatologia varia.
L’unità operativa si occupa di:
- diagnostica senologica mammografica ed ecografia clinica;
- diagnostica senologica mammografica di screening;
- diagnostica stereotassica;
- diagnostica interventistica senologica;
- consulti interdisciplinari di patologia mammaria;
- risonanza magnetica mammaria;
- mammografia con contrato
Obiettivo dell’Unità è la riduzione della mortalità dovuta al carcinoma della mammella.
Obiettivi specifici: rispondere ai problemi di diagnostica “clinica”; ottenere la diagnosi precoce delle forme neoplastiche della mammella; raggiungere con lo screening una copertura superiore al 70 % della popolazione bersaglio; migliorare la percentuale dei tumori scoperti in fase precoce e ridurre quella dei tumori in fase avanzata.
Nella Unità vengono applicati i principi di Giustificazione, Appropriatezza e Ottimizzazione e utilizzati Protocolli clinico-diagnostici, Linee Guida Nazionali e Raccomandazioni Nazionali e Internazionali, in modo da garantire un elevato standard di qualità.
L’iter diagnostico clinico-strumentale dovrebbe essere multimodale ed esplicato nella stessa seduta in modo tale che la pazientepossa avere nei casi sospetti la possibilità di praticare gli approfondimenti invasivi (agoaspirazione e biopsia) nell’arco di una settimana. Nei casi negativi od in assenza di sintomi si raccomanderà alla paziente la periodicità dei controlli successivi e si consiglierà l’autoesame. E’ fondamentale programmare uno screening personalizzato con tomosintesi, ecografia ed agobiopsia si potrebbe ridurre il cancro di intervallo e dare risposte al bisogno di diagnosi precoce delle donne in tutte le fasce di età.
Una struttura simile deve avvalersi di una collaborazione con la Breast Unit per garantire un accesso al ricovero nei casi di diagnosi tumorale, deve essere dotata di personale sanitario preparato ed inoltre essere collegata alla Brest Unit che possa garantire aggiornamenti professionali e crediti formativi.
In ultimo, ma non per importanza, va considerato il ruolo dei medici di medicina generale che rivestono un ruolo chiave nel sensibilizzare le donne a partecipare ai programmi di diagnosi precoce, favorendo l’accesso alle prestazioni offerte dall’unità Diagnostica di Senologia (UDS) rassicurando la donna quando persiste una condizione di ansia legata a patologie benigne e condividendo con la donna il programma terapeutico proposto nei casi di malignità. Di concerto con le associazioni femminili ed i medici di medici generale si potrebbe soddisfare l’attività di diagnosi precoce spontanea ed uniformare le condizioni di accesso riducendo le liste d’attesa.
Preliminarmente è indispensabile fare alcune precisazioni:
a) la diagnosi precoce determina una significativa riduzione della mortalità
b) per diagnosi precoce si intende la diagnosi del tumore in una fase iniziale ed in assenza di sintomi.
c) per screening mammografico si intende l’esecuzione della mammografia che una struttura offre attivamente ad una popolazione bersaglio ben identificata ed asintomatica con fini di diagnosi precoce.
d) lo screening non è diagnosi
L’integrazione della mammografia con la visita senologica e l’ecografia appare giustificata perché si riducono gli errori di metodo e di interpretazione della mammografia. Aumentando l’accuratezza diagnostica si evita di richiamare le donne per approfondimenti così da evitare situazioni stressanti.
Tutti gli approfondimenti diagnostici dovrebbero essere eseguiti nella stessa struttura da un team di specialisti dedicati alla senologia diagnostica. In senologia il massimo di accuratezza diagnostica ed il minimo di errori si ottengono se l’esame clinico e tutti gli accertamenti strumentali (mammografia, ecografia ed agoaspirazione) vengono eseguiti contemporaneamente.
Serve un sistema ed una organizzazione di lavoro che metta a disposizione delle donne una rete di servizi di diagnosi precoce su base territoriale e non solo di screening che sia attenta alle loro esigenze accogliendo il peculiare contributo che ciascuno/a potrà portare. Partendo dalle risorse presenti si potranno coordinare e sviluppare le attività diagnostiche particolari avendo cura e attenzione alla comunicazione medico-paziente. L’ubicazione delle Unità Diagnostiche di Senologia (UDS) in ambulatori specialistici con sede unica riduce i tempi di diagnosi e i disagi nonché i costi di spostamento delle pazienti da sede a sede.
E’ necessario che l’attività diagnostica di senologia raggiunga e mantenga dei livelli (standard) qualitativi aumentando il più possibile la copertura della popolazione sia nei confronti delle donne a presentazione spontanea sia per quelle invitate. La realizzazione di un progetto di Unità Diagnostica di Senologia dovrebbe ridurre la fuga delle donne verso altre sedi ed istituzioni mediche con percorsi diagnostici integrati incrementando la copertura diagnostica superando la mobilità e la disomogenea distribuzione dei servizi. L’approccio deve essere multidisciplinare e condiviso dalle donne.
Standard di qualità dell’UFDS
- > attesa degli accertamenti diagnostici inferiore a 2 settimane
- > durata degli accertamenti diagnostici inferiore a 2 settimane
- > rapporto B/M benigno/maligno inferiore a 0,5-1
- > numero di inadeguati alla citologia < 15%
- > numero di mammografia per motivi tecnici
- > diagnosi citologica o istologica di cancro confermata alla biopsia chirurgica >80%
- > diagnosi ecografica di malignità nei casi di seno denso >10% del totale dei tumori diagnosticati.
Prima di intraprendere questa iniziativa sarebbe auspicabile sentire e coinvolgere le associazioni femminili che con azioni progettuali forti e movimenti di opinione possano modificare da subito l’approccio diagnostico al cancro del seno definendo modalità ed obiettivi dei programmi di diagnosi precoce.
Dotazioni:
-
- REQUISITI ORGANIZZATIVI E STRUTTURALI
- Il responsabile dell’unità diagnostica senologica deve essere un medico dedicato esclusivamente alla senologia diagnostica responsabile clinico dell’attività diagnostica
- Il medico radiologo deve figurare quale responsabile dell’attività diagnostica e/o di screening e deve anche controllare che i controlli di qualità siano eseguiti e siano accettabili. Deve quindi avere la gestione, diretta o indiretta, ma comunque controllata, del processo diagnostico dal primo controllo all’accertamento definitivo. In presenza di lesione sospetta il medico-radiologo ha anche il dovere di comunicare personalmente all’Utente l’ipotesi diagnostica e di facilitare il successivo percorso terapeutico
Il medico radiologo deve completare i referti con un giudizio diagnostico sintetico mediante l’utilizzazione di un sistema di classificazione della densità e dei reperti radiologici (esempio: BI-RADS) e decidere il “timing” più appropriato per i controlli successivi.
REQUISITI TECNOLOGICI
L’unità diagnostica senologica deve disporre di tomosintesi mammaria digitale con caratteristiche in linea con le Linee Guida Europee. L’età del mammografo deve essere < 10 anni (desiderabile < 5 anni e desiderabile mammografo digitale)
L’unità diagnostica senologica deve disporre di ecografi dedicati con sonde lineari o anulari ad alta frequenza (almeno 12-17 MHz). L’età dell’ecografo deve essere < 5 anni dotati di ecocolor-doppler e sonoelastografia.
L’unità diagnostica senologica deve disporre di sistemi dedicati stereotassici e/o dispositivi per prelievi bioptici (FNAC e/o CB) per la diagnosi preoperatoria.
L’unità diagnostica senologica deve aderire al protocollo fisico-tecnico per i controlli di qualità delle Linee Guida Europee (1.2.3)
L’unità diagnostica senologica deve disporre di apparecchiatura per i prelievi bioptici vuoto-assistiti (VABB)
L’unità diagnostica senologica deve disporre di apparecchiatura per risonanza magnetica mammaria con campo magnetico di almeno 1 T (desiderabile almeno 1,5 T) e gradienti di campo di almeno 20 mT/m. e Cesm, mammografia contrastografica.
L’unità diagnostica senologica deve aderire al protocollo fisico-tecnico per i controlli di qualità delle Linee Guida Europee
REQUISITI DEL PERSONALE
Il personale medico e tecnico deve essere adeguatamente formato in diagnostica senologica e periodicamente aggiornato. La formazione in senologia deve essere certificata (da un centro universitario o da un centro di III livello accreditato definitivamente) o comunque oggettivamente provata ed ottenuta mediante un periodo di addestramento in un centro senologico accreditato per un periodo di almeno 12 mesi per il medico-radiologo (7) e di almeno 3 mesi per il TSRM
Il personale medico e tecnico deve essere dedicato alla diagnostica senologica per almeno il 30% del debito orario (desiderabile il 50%). Nel caso non sia così deve accettare di sottoporsi ad un adeguato addestramento (corsi con didattica frontale, materiale didattico, test di addestramento e di valutazione) predisposto presso centri qualificati ed accreditati, con aggiornamenti periodici.
Ogni medico radiologo operante nell’unità deve aver eseguito almeno 500 ecografie mammarie per anno negli ultimi 3 anni. I neo assunti debbono raggiungere tali livelli nei 3 anni successivi. Ogni medico radiologo dell’unità deve aver refertato almeno 1000 mammografie per anno negli ultimi 3 anni, se opera in programmi di screening deve tendere a 5000 mammografie per anno (livello desiderabile) negli ultimi 3 anni (1). In centri dove si esegua sia screening che clinica il medico radiologo deve leggere almeno 4000 mammografie globali (livello desiderabile). I neo- assunti debbono raggiungere tali livelli nei 3 anni successivi. L’unità diagnostica senologica dispone delle apparecchiature necessarie all’esecuzione di VABB e di RM mammaria, e soddisfa i requisiti minimi per entrambe le metodiche
L’unità diagnostica senologica dispone dell’attrezzatura necessaria all’esecuzione di esami microistologici mammari sotto guida RM o coordinarsi con centri che dispongano di tale attività
REQUISITI DEL PERSONALE
I LIVELLO
Personale dedicato all’attività senologica per almeno il 50% del debito orario I medici radiologi dell’unità devono aver eseguito almeno 1000 ecografie mammarie per anno negli ultimi 3 anni.
I medici radiologi dell’unità devono aver letto almeno 2000 mammografie diagnostiche per anno negli ultimi 3 anni (4.6)
II LIVELLO
Debbono essere soddisfatti i criteri del I livello
I medici radiologi dell’unità di Senologia Diagnostica devono aver eseguito almeno 500 procedure interventistiche per anno (FNAC e/o CB) negli ultimi 3 anni
Ogni medico radiologo che esegue procedure interventistiche nell’unità deve aver eseguito almeno 250 procedure per anno, tra FNAC e CB, negli ultimi 3 anni
III LIVELLO
Debbono essere soddisfatti i criteri del I e del II livello
La struttura deve aver eseguito almeno 200 RM mammarie per anno negli ultimi 3 anni e 200 VABB per anno negli ultimi 3 anni
Ogni medico radiologo che esegue RM mammarie nell’unità deve aver eseguito almeno 100 RM mammarie per anno negli ultimi 3 anni
Esami senologici:
– esame clinico
– mammografia con tomosintesi
– ecografia mammaria
– agoaspirato-prelievo citologico
– agobiopsia-prelievo microistologico e Vab
– risonanza magnetica
– cesm
L’iter diagnostico clinico-strumentale dovrebbe essere esplicato nella stessa seduta in modo tale che la paziente possa avere nei casi sospetti la possibilità di praticare gli approfondimenti invasivi (agoaspirazione e biopsia) nell’arco di una settimana. Nei casi negativi od in assenza di sintomi si raccomanderà alla paziente la periodicità dei controlli successivi e si consiglierà l’autoesame.
La realizzazione di un progetto di Unità Diagnostica di Senologia dovrebbe ridurre la fuga delle donne verso altre sedi ed istituzioni mediche.
Esperienza dell’Unità Diagnostica di Senologia A.M. Bortoloni
L’ Unità Diagnostica di Senologia del Presidio Angelo Memi Bortoloni è nata nel 1987 in considerazione della precarietà dei servizi preventivi.
L’iter diagnostico prevede, per tutte le donne, la mammografia in associazione con la visita senologica e contemporaneamente lo studio ecografico nei seni densi.
Gli sforzi principali del Centro si sono concentrati sul miglioramento della qualità delle strumentazioni utilizzate (mammografo ed ecografo).
Problema questo che diventa cruciale nell’esecuzione della mammografia a scopo preventivo.
Per migliorare l’affidabilità diagnostica della mammografia ci siamo avvalsi nell’ambito della stessa seduta di particolari mirati nella sede della lesione, nonché di ingrandimenti diretti e nei seni densi sempre integrazione ecografica con sonda ad alta frequenza per completare l’iter diagnostico. Nei casi di maggiore difficoltà diagnostica l’ausilio dell’agoaspirazione si è rilevata una tecnica particolarmente vantaggiosa nel ridurre il numero di biopsie chirurgiche nei casi di probabile benignità (R3)
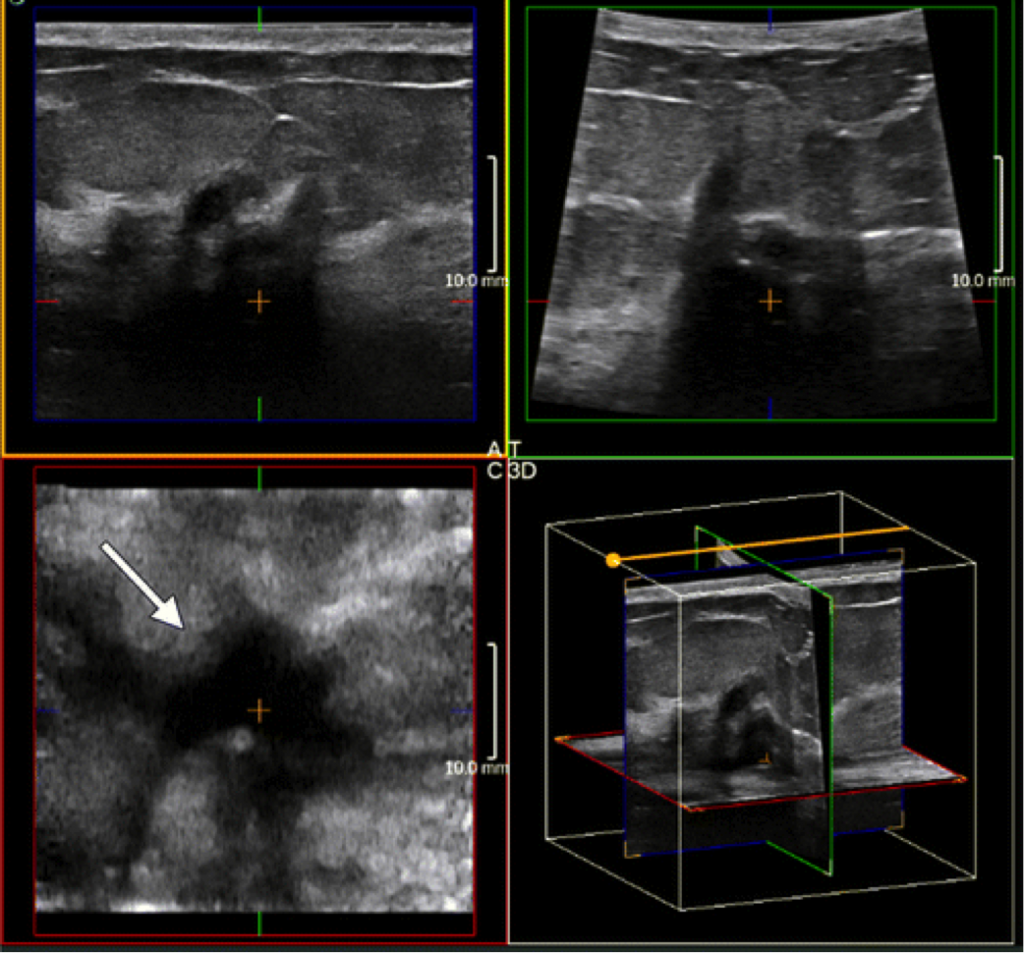
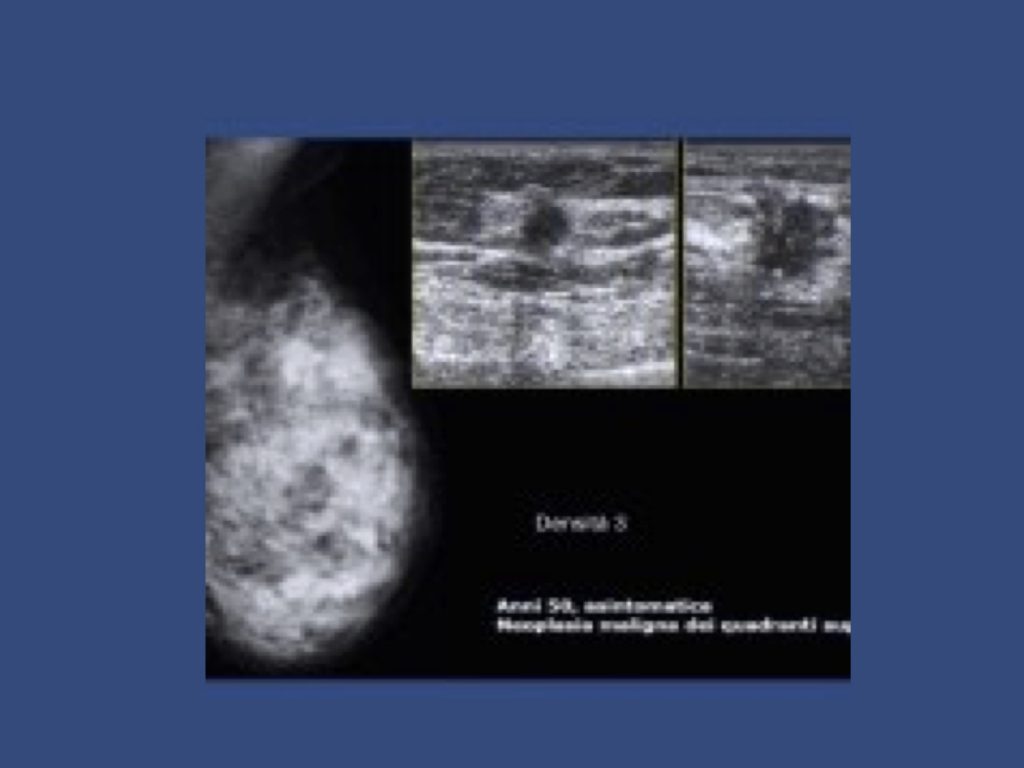
In uno studio prospettico durato anni abbiamo nei seni densi sempre associato alla mammografia l’utilizzo dell’ecografia. La sensibilità e specificità della sola mammografia associando l’ecografia è nettamente aumentata.
Su circa 25.000 mammografie classificate come seno denso l’ecografia ha consentito di identificare 103 carcinomi non sospetti alla mammografia, pari al 16% dei cancri diagnosticati.
L’integrazione dell’ecografia con la mammografia è valida metodica di supporto che permette di incrementare l’accuratezza e la sensibilità diagnostica.
L’affinamento delle tecniche di esame e l’evoluzione delle macchine ecografiche affidano all’ecografia un ruolo sempre maggiore nella valutazione delle patologie mammarie e nel ridurre il numero delle biopsie aumentando la sensibilità diagnostica.
L’impiego sistematico dell’ecografia in donne con diagnosi di tumore può evidenziare altri focolai ed aumentare la sensibilità in casi di mammelle mammograficamente radiopache e nei casi di tumori con adenopatie ascellari maligne evitando la linfoscintigrafia e la dissezione del linfonodo sentinella.
A partire dal 2005 la nostra Unità ha acquisito un mammografo digitale che ci ha consentito di ottimizzare il percorso diagnostico. Dal 2015 lavoriamo con la tomosintesi mammaria digitale.
I compiti della nostra Unità di Senologia
– realizzare programmi di diagnosi precoce con un approccio multimodale;
– ottimizzare l’iter diagnostico per ridurre i costi e migliorare la qualità diagnostica.
– diagnosticare correttamente la patologia evitando ansie e biopsie inutili.
UFSD
L’Unità Funzionale di Senologia Diagnostica è uno spazio dedicato alla senologia, che concorre alla diagnosi della patologia maligna e benigna sia nelle donne asintomatiche, sia nelle donne sintomatiche per sospetta malattia tumorale e sia nelle donne che si rivolgono spontaneamente per prevenzione o per problemi legati a sintomi non sospetti, come il dolore.
APPROCCIO MULTIMODALE PER LA DIAGNOSI PRECOCE DEL TUMORE DELLA MAMMELLA : UNICO TEAM, UNICA SEDUTA, UNICA STRUTTURA.
Per agire al meglio occorrono competenze ed apparecchiature assemblate in un’unica sede allo scopo di fornire livelli omogenei di diagnosi con elevata qualità delle prestazioni offerte senza dover ricorrere a strutture diverse che aumentano in loro ansia e preoccupazione protratta per più giorni ed evitando inoltre la migrazione sanitaria da regione a regione.
Tutti gli approfondimenti diagnostici dovrebbero essere eseguiti nella stessa struttura. In senologia il massimo di accuratezza diagnostica ed il minimo di errori si ottengono se l’esame clinico e tutti gli accertamenti strumentali (mammografia, ecografia ed agoaspirazione) vengono eseguiti contemporaneamente. E’ questo il modulo lavorativo più efficace, più umano e più gradito alle donne.
Tutti gli approfondimenti diagnostici dovrebbero essere eseguiti nella stessa struttura da un team di specialisti dedicati alla senologia diagnostica ed interventistica. In senologia il massimo di accuratezza diagnostica ed il minimo di errori si ottengono se l’esame clinico e tutti gli accertamenti strumentali (mammografia, ecografia ed agoaspirazione) vengono eseguiti contemporaneamente.
PREMESSA
Preliminarmente è indispensabile fare alcune precisazioni:
a) la diagnosi precoce determina una significativa riduzione della mortalità
b) per diagnosi precoce si intende la diagnosi del tumore in una fase iniziale ed in assenza di sintomi.
c) per screening mammografico si intende l’esecuzione della mammografia che una struttura offre attivamente ad una popolazione bersaglio ben identificata ed asintomatica con fini di diagnosi precoce.
d) lo screening non è diagnosi
Molti tendono ad identificare le discipline mediche con le tecnologie più appariscenti e un po’ spettacolari, un atteggiamento che esorcizza la paura della malattia e della morte con il miraggio dell’infallibilità e dell’immortalità. Nelle procedure sanitarie, specie in quelle che utilizzano esami ad alto contenuto tecnologico si dà per scontato la sicurezza diagnostica e l’assenza di errori. Ma gli errori verificandosi vengano considerati insuccessi e quindi colpe.
Nella diagnosi precoce del tumore della mammella per ridurre il cancro di intervallo potrebbe essere praticata la mammografia annualmente e no ogni due anni. Questa opzione però, non è compatibile economicamente con l’attuale capacità di offerta del Servizio Sanitario Nazionale. Riteniamo che molto sia stato fatto in Italia nella diffusione dello screening ma tanto deve essere ancora fatto nella senologia diagnostica; ci auguriamo che investire in prevenzione secondaria significhi essere vicini alle donne per garantire il maggior benessere possibile al maggiore numero di donne possibile. Allo stato attuale lo screening non prevede nulla per le donne escluse dal programma nazionale e ancor meno per le donne sintomatiche, costrette a lunghe liste d’attesa.
Il tasso di carcinomi non evidenziabili dalla mammografia è strettamente legato alla densità del seno, quindi la sensibilità dell’esame mammografico ha dei notevoli limiti nei casi di mammelle radiopache. Il ministero stima che in Italia i cancri di intervallo siano circa 2000 l’anno; il 30% se la mammografia è annuale, 50% se la mammografia come da screening é biennale.
Poiché è dimostrato che l’aggiunta dell’ecografia alla Mx aumenta la sensibilità è stato proposto di utilizzare i due test contestualmente nel seno denso. Anche questa soluzione non è ritenuta sostenibile, nonostante possa ridursi del 20% il cancro di intervallo. Innanzitutto il tempo che un medico impiega per fare un’ecografia è dieci volte superiore a quello che impiega per leggere una mammografie. Inoltre l’ecografia può incrementare i test diagnostici su donne che poi risultano sane (falsi positivi). Quindi i cancri di intervallo non sono eliminabili; nel 60% non risultano visibili alla mammografia, circa il 20% presentano solo segni minimi di sospetto( quelli col senno di poi) e meno del 20% possono essere definiti errori di screening.
Ovviamente non basta incrementare gli screening e l’adesione della popolazione ma serve anche incentivare l’accesso spontaneo alla prevenzione secondaria del tumore al seno nelle fasce d’età non previste e coperte dallo screening estendendo le strutture diagnostiche nelle zone più carenti e favorendo l’accesso ai servizi alle donne sintomatiche. La tempestività e la qualità dell’approfondimento diagnostico rappresentano momenti essenziali per la riduzione della mortalità del carcinoma mammario e per il successo terapeutico.
La situazione diagnostica attuale di molti centri di patologia mammaria è inaccettabile. Le donne con problemi di nodulo mammario sono costrette a recarsi in servizi ambulatoriali diversi, con medici diversi e spesso fuori regione, ciò determina ritardi, errori diagnostici, ansia e costi superflui.
C’è da rimarcare poi il possibile svantaggio derivante dai falsi positivi, lesioni diagnosticate si precocemente ma benigne che determinano biopsie inutili, ansie, sovradiagnosi e sovratrattamento.
Con una maggiore coordinazione e con standard adeguati di diagnosi potrebbero essere minimizzate le biopsie non necessarie, i falsi negativi, il numero di recidive e gli interventi mutilanti.
Nelle realtà regionali poi, non vi sono adeguati supporti all’umanizzazione del percorso diagnostico e non si pone sufficiente attenzione agli aspetti delle comunicazioni ed al mantenimento di figure sanitarie di riferimento anche in campo diagnostico, terapeutico e riabilitativo.
Esiste in ambito senologico una domanda di prevenzione e di prestazioni diagnostiche al di fuori delle fasce di età coinvolte dai programmi di screening regionali, le cui destinatarie sono solo donne della fascia di età 45/69 anni, in alcuni casi 45/74.
Le procedure e i percorsi di accesso ai servizi non sono comuni sul territorio nazionale hanno tempistiche diverse e standard variabili. Abbiamo equità d’accesso alle prestazioni? Certamente no. Se tutti ci metteremo impegno e passione saremo capaci di dare una spinta considerevole alla crescita della prevenzione nel nostro territorio in modo che la diagnosi precoce sia veramente efficace.
L’integrazione della mammografia con la visita senologica e l’ecografia appare giustificata perché si riducono gli errori di metodo e di interpretazione della mammografia e si favorisce il dialogo medico-paziente. Aumentando con l’ecografia l’accuratezza diagnostica si evita di richiamare le donne per approfondimenti così da evitare situazioni stressanti. Densità mammografica diversa significa approccio diverso. L’iter diagnostico clinico-strumentale dovrebbe essere multimodale ed esplicato nella stessa seduta in modo tale che la paziente possa avere nei casi sospetti la possibilità di praticare gli approfondimenti invasivi (agoaspirazione e biopsia) nell’arco di una settimana. Nei casi negativi od in assenza di sintomi si raccomanderà alla paziente la periodicità dei controlli successivi e si consiglierà l’autoesame. E’ fondamentale programmare uno screening personalizzato con tomosintesi, ecografia ed agobiopsia si potrebbe ridurre il cancro di intervallo e dare risposte al bisogno di diagnosi precoce delle donne in tutte le fasce di età.
Nessuno esame è perfetto anche l’ecografia la visita ed in certi casi selezionati la RM e la CESM sono utili. La CESM è una mammografia con la somministrazione del mezzo di contrasto (mdc) endovena, che permette, come in risonanza magnetica (RM), una valutazione contrastografica della mammella evidenziando le zone che captano il mdc, espressione di neoangiogenesi neoplastica.
Serve un sistema ed una organizzazione di lavoro che metta a disposizione delle donne una rete di servizi di diagnosi precoce su base territoriale e non solo di screening che sia attenta alle loro esigenze accogliendo il peculiare contributo che ciascuno/a potrà portare. L’attività diagnostica deve essere pianificata ed avere come obiettivo non solo la qualità delle prestazioni offerte ma anche l’accessibilità e la copertura più estesa possibile della popolazione.
E’ necessario che l’attività diagnostica di senologia raggiunga e mantenga dei livelli (standard) qualitativi aumentando il più possibile la copertura della popolazione sia nei confronti delle donne a presentazione spontanea sia per quelle invitate.
Allo stato attuale sarebbe auspicabile sentire e coinvolgere le associazioni femminili che con azioni progettuali forti e movimenti di opinione possano modificare da subito l’approccio diagnostico al cancro del seno definendo modalità ed obiettivi dei programmi di diagnosi precoce.
L’integrazione della mammografia con la visita senologica e l’ecografia appare giustificata perché si riducono gli errori di metodo e di interpretazione della mammografia. Aumentando l’accuratezza diagnostica si evita di richiamare le donne per approfondimenti così da evitare situazioni stressanti.
Serve un sistema ed una organizzazione di lavoro che metta a disposizione delle donne una rete di servizi di diagnosi precoce su base territoriale e non solo di screening che sia attenta alle loro esigenze accogliendo il peculiare contributo che ciascuno/a potrà portare. Partendo dalle risorse presenti si potranno coordinare e sviluppare le attività diagnostiche particolari avendo cura e attenzione alla comunicazione medico-paziente. L’ubicazione delle Unità Diagnostiche di Senologia (UDS) in ambulatori specialistici con sede unica riduce i tempi di diagnosi e i disagi nonché i costi di spostamento delle pazienti da sede a sede.
E’ necessario che l’attività diagnostica di senologia raggiunga e mantenga dei livelli (standard) qualitativi aumentando il più possibile la copertura della popolazione sia nei confronti delle donne a presentazione spontanea sia per quelle invitate. La realizzazione di un progetto di Unità Diagnostica di Senologia dovrebbe ridurre la fuga delle donne verso altre sedi ed istituzioni mediche con percorsi diagnostici integrati incrementando la copertura diagnostica superando la mobilità e la disomogenea distribuzione dei servizi. L’approccio deve essere multidisciplinare e condiviso dalle donne.
Standard di qualità dell’UFDS
- > attesa degli accertamenti diagnostici inferiore a 2 settimane
- > durata degli accertamenti diagnostici inferiore a 2 settimane
- > rapporto B/M benigno/maligno inferiore a 0,5-1
- > numero di inadeguati alla citologia < 15%
- > numero di mammografia per motivi tecnici
- > diagnosi citologica o istologica di cancro confermata alla biopsia chirurgica >80%
- > diagnosi ecografica di malignità nei casi di seno denso >10% del totale dei tumori diagnosticati.
Prima di intraprendere questa iniziativa sarebbe auspicabile sentire e coinvolgere le associazioni femminili che con azioni progettuali forti e movimenti di opinione possano modificare da subito l’approccio diagnostico al cancro del seno definendo modalità ed obiettivi dei programmi di diagnosi precoce.
Dotazioni:
-
- REQUISITI ORGANIZZATIVI E STRUTTURALI
- Il responsabile dell’unità diagnostica senologica deve essere un medico dedicato esclusivamente alla senologia diagnostica responsabile clinico dell’attività diagnostica
- Il medico radiologo deve figurare quale responsabile dell’attività diagnostica e/o di screening e deve anche controllare che i controlli di qualità siano eseguiti e siano accettabili. Deve quindi avere la gestione, diretta o indiretta, ma comunque controllata, del processo diagnostico dal primo controllo all’accertamento definitivo. In presenza di lesione sospetta il medico-radiologo ha anche il dovere di comunicare personalmente all’Utente l’ipotesi diagnostica e di facilitare il successivo percorso terapeutico
L’unità funzionale di senologia diagnostica deve disporre di un servizio di citologia ed istopatologia di riferimento, anche, eventualmente, spazialmente decentrato. Devono essere eseguiti controlli di qualità fisico-tecnici con modalità e frequenza conforme a standard di qualità. L’unità diagnostica senologica deve disporre di un sistema di archiviazione dei dati informatizzato per la registrazione degli esiti delle indagini radiologiche e delle procedure interventistiche. Inoltre devono essere raccolti e periodicamente forniti all’ente accreditante i parametri di performance diagnostica utilizzati nella procedura di accreditamento (Audit per gli indicatori di qualità)
Il medico radiologo deve completare i referti con un giudizio diagnostico sintetico mediante l’utilizzazione di un sistema di classificazione della densità e dei reperti radiologici (esempio: BI-RADS) e decidere il “timing” più appropriato per i controlli successivi.
REQUISITI TECNOLOGICI
L’unità diagnostica senologica deve disporre di tomosintesi con caratteristiche in linea con le Linee Guida Europee. L’età del mammografo deve essere < 10 anni (desiderabile < 5 anni e desiderabile mammografo 3D)
L’unità diagnostica senologica deve disporre di ecografi dedicati con sonde lineari o anulari ad alta frequenza (almeno 12-17 MHz). L’età dell’ecografo deve essere < 5 anni dotati di ecocolor-doppler e sonoelastografia.
L’unità diagnostica senologica deve disporre di sistemi dedicati stereotassici e/o dispositivi per prelievi bioptici (FNAC e/o CB) per la diagnosi preoperatoria.
L’unità diagnostica senologica deve aderire al protocollo fisico-tecnico per i controlli di qualità delle Linee Guida Europee (1.2.3)
L’unità diagnostica senologica deve disporre di apparecchiatura per risonanza magnetica mammaria con campo magnetico di almeno 1 T (desiderabile almeno 1,5 T) e gradienti di campo di almeno 20 mT/m. e Cesm, mammografia contrastografica.
L’unità diagnostica senologica deve aderire al protocollo fisico-tecnico per i controlli di qualità delle Linee Guida Europee
REQUISITI DEL PERSONALE
Il personale medico e tecnico deve essere adeguatamente formato in diagnostica senologica e periodicamente aggiornato. La formazione in senologia deve essere certificata (da un centro universitario o da un centro di III livello accreditato definitivamente) o comunque oggettivamente provata ed ottenuta mediante un periodo di addestramento in un centro senologico accreditato per un periodo di almeno 12 mesi per il medico-radiologo (7) e di almeno 3 mesi per il TSRM
Il personale medico e tecnico deve essere dedicato alla diagnostica senologica per almeno il 30% del debito orario (desiderabile il 50%). Nel caso non sia così deve accettare di sottoporsi ad un adeguato addestramento (corsi con didattica frontale, materiale didattico, test di addestramento e di valutazione) predisposto presso centri qualificati ed accreditati, con aggiornamenti periodici.
Ogni medico radiologo operante nell’unità deve aver eseguito almeno 500 ecografie mammarie per anno negli ultimi 3 anni. I neo assunti debbono raggiungere tali livelli nei 3 anni successivi. Ogni medico radiologo dell’unità deve aver refertato almeno 1000 mammografie per anno negli ultimi 3 anni, se opera in programmi di screening deve tendere a 5000 mammografie per anno (livello desiderabile) negli ultimi 3 anni (1). In centri dove si esegua sia screening che clinica il medico radiologo deve leggere almeno 4000 mammografie globali (livello desiderabile). I neo- assunti debbono raggiungere tali livelli nei 3 anni successivi. L’unità diagnostica senologica dispone delle apparecchiature necessarie all’esecuzione di CB, di CESM e di RM mammaria e soddisfa i requisiti minimi per tutte le metodiche
L’unità diagnostica senologica dispone dell’attrezzatura necessaria all’esecuzione di esami microistologici mammari sotto guida RM o coordinarsi con centri che dispongano di tale attività
REQUISITI DEL PERSONALE
I LIVELLO
Personale dedicato all’attività senologica per almeno il 50% del debito orario I medici radiologi dell’unità devono aver eseguito almeno 1000 ecografie mammarie per anno negli ultimi 3 anni.
I medici radiologi dell’unità devono aver letto almeno 2000 mammografie diagnostiche per anno negli ultimi 3 anni (4.6)
II LIVELLO
Debbono essere soddisfatti i criteri del I livello
I medici radiologi dell’unità di Senologia Diagnostica devono aver eseguito almeno 500 procedure interventistiche per anno (FNAC e/o CB) negli ultimi 3 anni
Ogni medico radiologo che esegue procedure interventistiche nell’unità deve aver eseguito almeno 250 procedure per anno, tra FNAC e CB, negli ultimi 3 anni
III LIVELLO
Debbono essere soddisfatti i criteri del I e del II livello
La struttura deve aver eseguito almeno 200 RM mammarie per anno negli ultimi 3 anni e 200 VABB per anno negli ultimi 3 anni
Ogni medico radiologo che esegue RM mammarie nell’unità deve aver eseguito almeno 50 RM o CESM per anno negli ultimi 3 anni
Esami senologici:
– esame clinico
– mammografia con tomosintesi
– ecografia mammaria
– agoaspirato-prelievo citologico
– agobiopsia-prelievo microistologico e Vab
– risonanza magnetica
– cesm
L’iter diagnostico clinico-strumentale dovrebbe essere esplicato nella stessa seduta in modo tale che la paziente possa avere nei casi sospetti la possibilità di praticare gli approfondimenti invasivi (agoaspirazione e biopsia) nell’arco di una settimana. Nei casi negativi od in assenza di sintomi si raccomanderà alla paziente la periodicità dei controlli successivi e si consiglierà l’autoesame.
La realizzazione di un progetto di Unità Diagnostica di Senologia dovrebbe ridurre la fuga delle donne verso altre sedi ed istituzioni mediche.
Esperienza dell’Unità Diagnostica di Senologia A.M. Bortoloni
L’ Unità Diagnostica di Senologia del Presidio Angelo Memi Bortoloni è nata nel 1987 in considerazione della precarietà dei servizi preventivi.
L’iter diagnostico prevede, per tutte le donne, la mammografia in associazione con la visita senologica e contemporaneamente lo studio ecografico nei seni densi.
Gli sforzi principali del Centro si sono concentrati sul miglioramento della qualità delle strumentazioni utilizzate (mammografo ed ecografo).
Problema questo che diventa cruciale nell’esecuzione della mammografia a scopo preventivo.
Per migliorare l’affidabilità diagnostica della mammografia ci siamo avvalsi nell’ambito della stessa seduta di particolari mirati nella sede della lesione, nonché di ingrandimenti diretti e nei seni densi sempre integrazione ecografica con sonda ad alta frequenza per completare l’iter diagnostico. Nei casi di maggiore difficoltà diagnostica l’ausilio dell’agoaspirazione si è rilevata una tecnica particolarmente vantaggiosa nel ridurre il numero di biopsie chirurgiche nei casi di probabile benignità (R3)